مرض السكري ليس مرضًا حقيقيًا ، ولكنه مجموعة من المتلازمات المزمنة التي تتميز قبل كل شيء بفرط سكر الدم ، وبسبب خلل في خلايا البنكرياس المسؤولة عن إنتاج الأنسولين و / أو زيادة مقاومة الأنسولين بواسطة الأنسجة المحيطية (العضلات ، الدهون. وأنسجة الكبد).
يحدث إفراز الأنسولين في البنكرياس الصماء ويُعهد إلى الخلايا β لجزر لانجرهانز. يتم إفراز هرمونات مهمة أخرى أيضًا في البنكرياس ، مثل الجلوكاجون من خلايا ألفا ، والسوماتوستاتين من خلايا وعديد ببتيد البنكرياس من خلايا PP ؛ تتحكم هذه الهرمونات في بعضها البعض من خلال تنظيم إفراز الأنسولين.
يتبع تخليق الأنسولين مسارًا متعدد الخطوات ؛ أولاً ، تُفرَز سلائف ما قبل الأنسولين بواسطة الخلايا في الشبكة الإندوبلازمية الخشنة ؛ بعد ذلك ، يتم تحويل الأنسولين المسبق - الذي يتكون من ثلاث سلاسل بوليبتيد A و B و C - أولاً إلى الأنسولين المؤيد على مستوى جهاز جولجي ، عن طريق الببتيدات الداخلية التي تفصل الوحدة C ، وأخيراً إلى الأنسولين (سلسلة البولي ببتيد A مرتبطة بجسور ثاني كبريتيد إلى سلسلة عديد الببتيد B) المرتبطة بالببتيد G.
يتم تنظيم إفراز الأنسولين: من خلال الجهاز العصبي العصبي السمبتاوي ، على التوالي ، يحفز ortho الإفراز ويثبطه بارا ، من المبادئ الغذائية ، من هرمونات البنكرياس ، على التوالي ، يثبط السوماتوستاتين ويحفز الجلوكاجون ، ومن الهرمونات المعدية المعوية عمومًا نميل إلى القول أن يتم تنظيم إفراز الأنسولين من خلال مستويات الجلوكوز في الدم ، في الواقع جميع العناصر الغذائية والكربوهيدرات والدهون والبروتينات قادرة على رفع نسبة السكر في الدم ، وبالتالي التأثير على إفراز الأنسولين.
تتمثل الوظيفة الرئيسية للأنسولين في الحفاظ على تركيز الجلوكوز في الدم ثابتًا ، من خلال أجهزة التمثيل الغذائي المختلفة: تحويل الجلوكوز إلى جليكوجين (احتياطي الطاقة) في الكبد ، وترسب الجلوكوز الزائد في الدهون الثلاثية في الأنسجة الدهنية ؛ زيادة الامتصاص المحيطي للجلوكوز من قبل الخلايا لأغراض الطاقة ؛ زيادة امتصاص الأحماض الأمينية على المستوى الخلوي ، خاصة في العضلات ، حيث يتم توجيهها إلى إنتاج البروتينات. عندما يتم تثبيط إفراز الأنسولين ، يفضل تحلل الجليكوجين والبروتينات والدهون الثلاثية لإفراز الجلوكوز البسيط والأحماض الأمينية والأحماض الدهنية. تكمن أهمية الأنسولين تحديدًا في خصائصه التنظيمية على مصادر الطاقة ؛ يتم تجميعها في شكل احتياطيات ، إذا كانت زائدة ، أو يتم استهلاكها عند الضرورة.
يؤدي الأنسولين وظيفته من خلال التفاعل مع مستقبلات التيروزين كيناز الأيضية. وهو مونومر يعبر غشاء الخلية مع "طرف خارجي يعمل كموقع ربط ، و" طرف داخل الخلايا يعرض وظيفة كيناز. الفسفرة تقاطع اثنين تسمح مونومرات المستقبل بتنشيط كل من المستقبلات وتفاعلات الفسفرة اللاحقة ، مما يؤدي إلى جميع التفاعلات الأيضية المذكورة أعلاه ، والتي تتميز بتطورها البطيء.
لذلك ، فإن مرض السكري لا يغير نسبة السكر في الدم فحسب ، بل يغير أيضًا عملية التمثيل الغذائي للبروتينات والدهون ؛ علاوة على ذلك ، يزيد مرض السكري من خطر الإصابة بأمراض القلب والأوعية الدموية ، وخاصة اعتلال الشبكية ، واعتلال الكبيبات ، واعتلال الأعصاب ، بسبب سماكة جدار الأوعية الدموية وعدم كفاية الدورة الدموية.
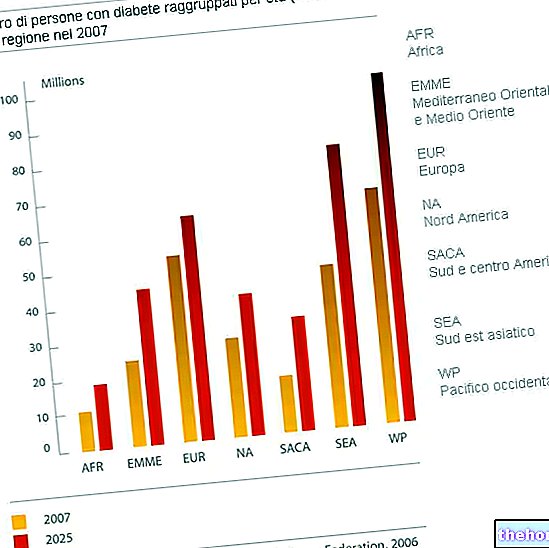
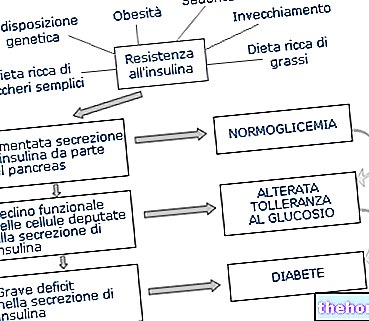
مرض السكري هو مرض واسع الانتشار ، خاصة في ما يسمى ببلدان الرفاهية ، حيث تفضل بعض عوامل الخطر ، مثل السمنة ونمط الحياة المستقرة ، ظهوره. يمكن تمييز مرض السكري إلى أنواع مختلفة من المتلازمات. أهمها:
- ال مرض السكري الأولي أو العفوي إنه يمثل الأكثر شيوعًا ، وينقسم بدوره إلى مرض السكري من النوع الأول والنوع الثاني من مرض السكري ؛
- ال مرض السكري الثانوي، الناتجة عن الأمراض المتعلقة بالبنكرياس أو العلاجات الدوائية المكثفة القائمة على الجلوكوكورتيكويد ؛
- سكري الحمل.
يميز مرض السكري من النوع 1 أو مرض السكري المعتمد على الأنسولين المرضى الذين يعانون من نقص الأنسولين الكلي وخلايا المتحللة تمامًا. في بعض الأحيان يمكن أن يكون سببه الاستجابات غير الصحيحة للمناعة الذاتية ضد خلايا البنكرياس ، أو أكثر شيوعًا بسبب السمنة والعوامل البيئية والوراثية ؛ في هذه الحالة يطلق عليه مرض السكري مجهول السبب. يظهر هذا النوع من مرض السكري في وقت مبكر جدًا ، حتى أثناء الطفولة ، والعلاج القائم على الأنسولين فريد ولا يمكن التخلص منه طوال فترة الحياة.
من ناحية أخرى ، يميز مرض السكري من النوع 2 أو مرض السكري المستقل عن الأنسولين المرضى الذين يحتفظون بوظيفة معينة لخلايا بيتا (على الرغم من أنها ليست كافية للحفاظ على مستويات ثابتة من الجلوكوز في الدم) ، ولكن لديهم حساسية ضعيفة للأنسجة المحيطية تجاه الأنسولين. التصنيف ليس كذلك مناعي ، ولكنه متعدد العوامل ، بناءً على العناصر السلوكية والوراثية والبيئية. على عكس النوع الأول ، ينشأ هذا النوع من مرض السكري بشكل شائع في الشيخوخة ، لذلك يُعرف أيضًا باسم مرض السكري.
تتعلق أهم التغييرات التي يسببها مرض السكري ببعض التفاعلات التقويضية الهامة ، على عكس التفاعلات الابتنائية التي يتوسطها الأنسولين: ارتفاع السكر في الدم ، الناجم عن انخفاض امتصاص الجلوكوز في الأطراف ، وزيادة كثافة تكوين السكر في الكبد وانخفاض احتياطيات الجليكوجين. "التحلل المتزايد للبروتينات وانخفاض قدرة الخلايا على امتصاص الأحماض الأمينية ؛" التحلل المتزايد للدهون ، مع ما يترتب على ذلك من تكوين الجلسرين ، المستخدم كركيزة لتكوين الجلوكوز الجديد ، والأحماض الدهنية (الأخيرة تحمل لتكوين أجسام الكيتون التي تتراكم فيها الحماض الاستقلابي.
مقالات أخرى عن "مرض السكري ، أنواعه ، أسبابه وعواقبه"
- الإمساك: أدوية مسهلة وأدوية ضد الإمساك
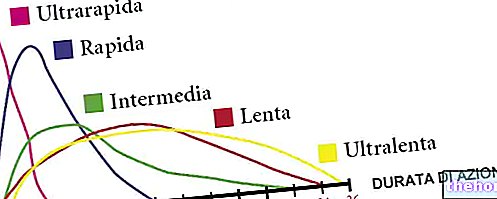
- الأنسولين في علاج مرض السكري






.jpg)