عمومية
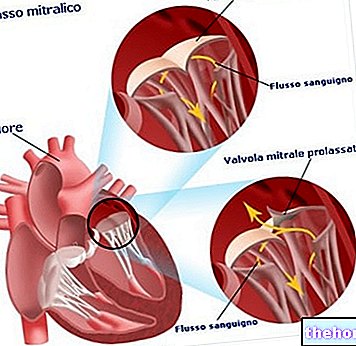
تدلي الصمام التاجي (PVM) ، أو تدلي الصمام التاجي ، يتكون من حركة غير صحيحة ، في وقت الإغلاق ، للوحات (أو الشرفات) التي تشكل الصمام التاجي للقلب.
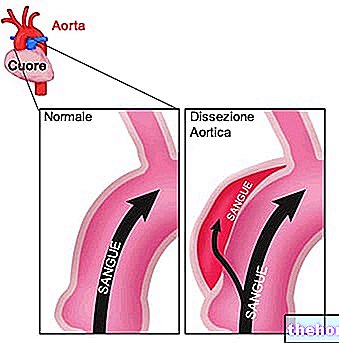
إذا تم وضعه للتحكم في تدفق الدم بين الأذين الأيسر والبطين الأيسر ، إذا لم يتم إغلاق الصمام التاجي بشكل صحيح في وقت الانقباض ، فإنه يتسبب في ارتجاع الدم في اتجاه البطين الأيسر ← الأذين الأيسر. لهذا السبب ، يعد تدلي الصمام التاجي أحد أسباب ارتجاع الصمام التاجي. يحدث الوضع الشاذ للشرفات بسبب انحطاط أنسجة الشرفات نفسها أو بسبب تمزق أحد العناصر الهيكلية للصمام التاجي.

ما هو تدلي الصمام التاجي
يتكون تدلي الصمام التاجي (PVM) ، أو تدلي الصمام التاجي ، من حركة إغلاق غير طبيعية للشرفات (أو اللوحات) التي تشكل الصمام التاجي (أو التاجي) للقلب. في ظل الظروف العادية ، يتحكم الصمام التاجي في تدفق الدم في الأذين الأيسر - اتجاه البطين الأيسر ويمنع الارتداد في الاتجاه المعاكس أثناء الانقباض البطيني بفضل الإغلاق المحكم. ومع ذلك ، عند ظهور تدلي الصمام التاجي ، خلال مرحلة تقلص البطين (انقباض البطين) ، يعود جزء من الدم ، بدلاً من دخوله إلى الشريان الأورطي ، ويعود إلى الأذين الأيسر ؛ يحدث هذا لأن فتحة الصمام ليست مغلقة تمامًا. وهذا ما يسمى ارتجاع الدم ، والذي يميز مرضًا مهمًا آخر في القلب: القصور التاجي ؛ سيتبين لاحقًا أن عيب الصمامين ، التدلي والقصور التاجي ، هم مرتبطون بشكل وثيق.
يصيب تدلي الصمام التاجي النساء أكثر من الرجال. كما أنه أكثر شيوعًا في الأشخاص ذوي الأطراف الطويلة ، مع الصدر الممدود والمسطح ، وكذلك في الأفراد الذين يعانون من الجنف الظهري.
قبل الشروع في وصف الأسباب الرئيسية التي تحدد تدلي الصمام التاجي ، من الجيد تذكر بعض الخصائص الأساسية للصمام التاجي. تذكر أنه سيكون مفيدًا أيضًا لوصف مظهر وعمل نفس الصمام عندما يكون عرضة للتدلي ، أي ، على التوالي ، التشريح المرضي وعلم وظائف الأعضاء المرضية.
وبالتالي:
- حلقة الصمام: الهيكل المحيطي للنسيج الضام الذي يحدد فتحة الصمام.
- يبلغ قطر فتحة الصمام 30 مم وتبلغ مساحتها 4 سم 2.
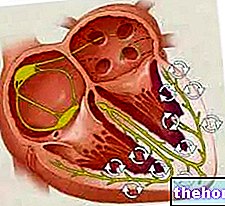
- لوحتان ، أمامية وخلفية. لهذا السبب ، يُقال أن الصمام التاجي هو ثنائي الشرف. تدخل كلتا السديلتين إلى حلقة الصمام وتواجه التجويف البطيني ، أما السديلة الأمامية فتواجه فتحة الأبهر ؛ من ناحية أخرى ، تواجه السديلة الخلفية جدار البطين الأيسر. تتكون السديلة من نسيج ضام غني بالألياف المرنة والكولاجين. لتسهيل إغلاق الفوهة ، فإن حواف السديلة لها هياكل تشريحية معينة تسمى الصوابير ، ولا توجد ضوابط مباشرة ، من نوع عصبي أو عضلي ، على السديلة ، وبالمثل لا توجد أوعية دموية.
- العضلات الحليمية. هناك اثنان منهم وهما امتدادات لعضلات البطين. يتم توفيرها عن طريق الشرايين التاجية وتعطي ثباتًا لأوتار الأوتار.
-
الحبال الوترية. أنها تعمل على الانضمام إلى اللوحات الصمام مع العضلات الحليمية. نظرًا لأن قضبان المظلة تمنعها من الانقلاب في الرياح القوية ، فإن حبال الأوتار تمنع الصمام من الدفع إلى الأذين أثناء الانقباض البطيني.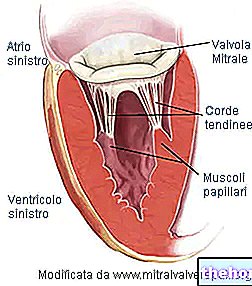
أسباب تدلي الصمام التاجي.
علم التشريح المرضي والفيزيولوجيا المرضية
السبب الرئيسي لتدلي الصمام التاجي هو تنكس النسيج الضام الرخو الذي يشكل اللوحات (أو الشرفات) للصمام التاجي. إنه تنكس مخاطي ، حيث أن الطبقة الوسيطة للنسيج الضام لصمامات الصمامات معرضة للورم المخاطي. الورم المخاطي هو شكل خاص من أشكال الأورام (الورم) ، عندما يتم تغيير المصفوفة خارج الخلية التي تشكل الأنسجة الضامة للقلب ؛ لذلك ، تختلف المصفوفة في التركيب ولدينا ما يلي:
- يتم إنتاج ألياف الكولاجين بشكل غير كافٍ.
- تزداد كمية عديدات السكاريد المخاطية للمادة الأساسية.
يحدث التنكس المخاطي في بعض مكونات الصمام التاجي ويغير شكله:
- تصبح طيات الصمام أكثر استطالة وتنتج وتكثف.
- تتمدد أوتار الأوتار ، وقد تنكسر أحيانًا.
- حلقة الصمام تزيد من محيطها.
بعد تغيير الهيكل ، لم تعد الشرفات تسد فتحة الصمام.
عادةً ما يُعزى الفشل في إغلاق الصمام إلى واحدة فقط من اللوحات ، وهي الخلفية. في بعض الأحيان ، يتأثر كلاهما. الشذوذ ، في حركة الإغلاق ، يتألف من ثني اللوحات باتجاه التجويف الأذيني. بمعنى آخر ، إذا كانت السديلة في الظروف العادية تتجه نحو البطين ، في حالات التدلي ، فإنها تنحني على الجانب الآخر ، نحو تجويف الأذين الأيسر. يعني مصطلح تدلي ، في الواقع ، خروج الأمعاء من التجويف الذي تحتوي عليه من خلال "فتحة طبيعية. ويشبه التعريف تعريف" الفتق ". في الحالة المحددة ، لا نتحدث عن فتق حقيقي ، لأن الأمعاء المعنية عبارة عن رفرف للصمام ، لكن السلوك مشابه جدًا.
يؤدي تغيير الإغلاق الطبيعي للصمام التاجي ، أثناء الانقباض ، إلى نفس التكيفات الفيزيولوجية المرضية التي تميز القصور التاجي. وبالتالي:
- يتدفق قلس الدم إلى الأذين الأيسر ويكبر حجمه ، وينضب النتاج القلبي من معدل القلس ، وبالتالي فإن الدورة الدموية غير فعالة ، ويتأقلم الفرد مع هذه الحالة عن طريق زيادة أعمال الجهاز التنفسي.
- عند الانبساط التالي ، ينفتح الصمام التاجي ، مما يتسبب في تدفق القلس من الأذين إلى البطين الأيسر ، وهي حالة لا تحدث عادةً وتؤثر على تدرج الضغط بين الأذين والبطين.
- يرفع القلس داخل البطين من الضغط البطيني ويغير التوازن الطبيعي مع قيمة الضغط الأذيني ، ويتم تحديد حالة تسمى عدم تعويض البطين الأيسر.
هذه التأثيرات الثلاثة على تدفق الدم ليست دائمًا بنفس الدرجة من الأهمية. بعبارة أخرى ، تحدد الأشكال الخفيفة من تدلي الصمام التاجي "قصورًا تاجيًا خفيفًا. ويمكن قول الشيء نفسه عن الأشكال المعتدلة ، في حين أن الحالة التي يرتبط فيها" مرض قلبي آخر بهبوط الصمام التاجي مختلفة تمامًا: العواقب على الدم تدفق أكثر جدية.
على الرغم من أنه أقل تكرارًا ، إلا أن هناك أسبابًا أخرى تسبب تدلي الصمام التاجي.
- متلازمة مارفان
- متلازمة اهلرز دانلوس
- التهاب الشغاف الروماتيزمي
- مرض القلب الإقفاري
- صدمة
- اعتلال عضلة القلب الضخامي الانسدادي
- جراحة الصمام التاجي
- الذئبة الحمامية
- الحثل العضلي الدوشيني
- عيب الحاجز الأذيني
- فرط نشاط الغدة الدرقية
- متلازمة تيرنر
- مرض ابشتاين
وتشمل هذه متلازمة مارفان ومتلازمة إيلرز دانلوس. هم نوعان من الأمراض الخلقية ، أي موجود منذ الولادة. إنها تسبب تغيرات في الأنسجة الضامة التي تتبع التغيرات الهيكلية والمورفولوجية التي يسببها التنكس المخاطي الموصوف أعلاه.
الأعراض والعلامات
يظهر تدلي الصمام التاجي بأعراض مشابهة جدًا لأعراض القصور التاجي. ومع ذلك ، من الإنصاف الإشارة إلى أنه في معظم الحالات ، يكون تدلي الصمام التاجي بدون أعراض ، أي أنه لا توجد أعراض له. وفي هذه الحالة ، يكون حامله الفرد هذه الحالة الشاذة تؤدي إلى حياة طبيعية ، ويمكنها ممارسة الرياضة والقيام بأي نشاط بدني آخر لشخص سليم.
الأعراض الأكثر شيوعًا هي:
- نبض القلب
- ضيق التنفس من مجهود
- فقد القوة
- ألم صدر
- دوار
- إغماء
نبض القلب ، المعروف أيضًا باسم الخفقان ، هو أكثر الأعراض شيوعًا لدى أولئك الذين يعانون من تدلي الصمام التاجي. يتكون معدل ضربات القلب من زيادة شدة وتواتر ضربات القلب. يتجلى عادة مع عدم انتظام دقات القلب ، أي زيادة في سرعة ضربات القلب ، ولكن يمكن أن يؤدي في بعض الأحيان إلى أنواع مختلفة من عدم انتظام ضربات القلب. عدم انتظام ضربات القلب هو تغيرات في إيقاع القلب الطبيعي. إيقاع القلب الذي ينشأ من جهاز تنظيم ضربات القلب الطبيعي ، والمعروف باسم العقدة الجيبية الأذينية. من بين حالات عدم انتظام ضربات القلب المعتدلة والشديدة ، تم الإبلاغ عن انقباض البطين والرجفان الأذيني على التوالي.
الانقباض البطيني هو انقباض في القلب يحدث قبل إيقاع القلب المنتظم ، مما يغير تتابع النبضات ، ويمكن أن يكون ظاهرة منعزلة أو متكررة: إذا تكرر الانقباض يكون أكثر خطورة. علاوة على ذلك ، يكون انقباض الانقباض المعزول أكثر تواترًا ، من حيث البداية ، من الرجفان الأذيني المتكرر.
الرجفان الأذيني هو "عدم انتظام ضربات القلب ،" تغيير في الإيقاع الطبيعي للقلب. إنه ناتج عن اضطراب في النبضات العصبية القادمة من العقدة الجيبية الأذينية. وينتج عنه تقلصات أذينية مجزأة وغير فعالة من الناحية الديناميكية (أي ما يتعلق بتدفق الدم). وفي حالة تدلي الصمام التاجي ، فإن ارتجاع الدم في يقلل الأذين من حجم الدم المدفوع إلى الشريان الأورطي عن طريق انقباض البطين. وفي ضوء ذلك ، لم تعد مطالب الجسم للأكسجين راضية. وفي مواجهة هذه الحالة ، يزيد الشخص المصاب بالرجفان الأذيني من التنفس ، ويظهر الخفقان ، وعدم انتظام النبض و ، في بعض الحالات ، الإغماء بسبب نقص الهواء. يمكن أن تتدهور الصورة أكثر: القلس المتزايد باستمرار وتراكم الدم في الأوعية الدموية أعلى الأذين الأيسر ، إذا كان مرتبطًا "بضعف التخثر ، يؤدي إلى تكوين من الجلطات الدموية (كتل صلبة غير متحركة تتكون من صفائح دموية) داخل الأوعية. ticellae ، تسمى الصمات ، والتي تنتقل في نظام الأوعية الدموية ، ويمكن أن تصل إلى الدماغ أو القلب. في هذه المواقع ، تصبح عقبة أمام الدورة الدموية الطبيعية والأكسجين في الدماغ أو أنسجة القلب ، مما يتسبب في حدوث ما يسمى بالسكتة الدماغية (الدماغية أو القلبية). في حالة القلب ، يشار إليها أيضًا باسم النوبة القلبية. ومع ذلك ، يعد تدلي الصمام التاجي حدثًا نادرًا في الأشخاص الذين يعانون من تدلي الصمام التاجي.
ممارسة ضيق التنفس هو صعوبة في التنفس. في الحالة المحددة ، ينشأ من انخفاض النتاج القلبي للبطين الأيسر ، بسبب كمية الدم المتقيئة نحو الأذين الأيسر. لذلك ، فإن استجابة الكائن الحي تتمثل في "زيادة عدد الأعمال التنفسية ، من أجل موازنة حجم النطاق.
وبالمثل ، فإن الإغماء هو نتيجة طبيعية أخرى لتدفق الدم من البطين الأيسر إلى الدماغ. في الواقع ، يحدث الإغماء عندما ينخفض تدفق الدم إلى أنسجة المخ. يمنع النتاج القلبي المنخفض ، المرتبط بتدلي التاج ، الدورة الدموية الطبيعية لأنسجة المخ ويمكن أن تحدث هذه الحالة أثناء المجهود أو النشاط البدني ، وإذا كانت خطيرة ، أثناء الراحة. غالبًا ما يرتبط إغماء الراحة بخلل في وظيفة البطين الأيسر ويمكن أن يتسبب في الموت المفاجئ. يعتبر هذا الأمر نادر الحدوث بالنسبة لأولئك الذين يعانون من تدلي الصمام التاجي. من ناحية أخرى ، فإن الإحساس بالدوار أكثر شيوعًا ، ويرتبط أيضًا بانخفاض الأوكسجين في الدماغ.
من النادر حدوث ألم في الصدر بسبب الذبحة الصدرية. الذبحة الصدرية ، في هذه الحالة ، ناتجة عن "تضخم البطين الأيسر ، أي البطين الأيسر ، وليس" انسداد الأوعية التاجية. في الواقع ، يحتاج عضلة القلب الضخامي إلى مزيد من الأكسجين ، ولكن هذا الطلب لا يدعمه بشكل كافٍ "زرع الشريان التاجي الذي لم يتغير. لذلك ، هناك عدم توازن بين استهلاك الأنسجة وإمدادها بالأكسجين ، حيث يشعر المريض بألم الذبحة الصدرية في النصف الأيسر.
التعب هو إحساس بالضعف وقلة الطاقة.
العلامات السريرية المميزة لتدلي الصمام التاجي هما:
- النقرة. إنها ضوضاء تسببها أوتار الوتر المعدلة.
- النفخة الانقباضية. ينشأ من ارتجاع الدم من خلال الصمام المعيب أثناء الانقباض البطيني الانقباضي.
كلاهما يكشف عن نفسه من خلال الاستماع.
تشخبص
يمكن الكشف عن ارتجاع المترالي من خلال الاختبارات التشخيصية التالية:
- سماعة الطبيب.
- مخطط كهربية القلب (ECG).
- تخطيط صدى القلب.
سماعة الطبيب. يعد اكتشاف النفخة الانقباضية أحد أهم الأدلة لتشخيص تدلي الصمام التاجي. تحدث النفخة عندما يمر ارتجاع الدم من البطين الأيسر إلى الأذين الأيسر. يتم الشعور به في المرحلة الانقباضية ، حيث أنه في هذه اللحظة لا يتم إغلاق الصمام التاجي كما ينبغي. تقع منطقة الكشف في الفضاء الوربي الخامس ، أي المنطقة التي تتزامن مع موضع الصمام التاجي. علامة التشخيص المهمة الأخرى ، النقرة ، تختلف في شدتها وفقًا للمواقف التي يتخذها الفرد الذي يعرضها.
تخطيط كهربية القلب. من خلال قياس النشاط الكهربائي للقلب المصاب بتدلي الصمام التاجي ، يُظهر مخطط كهربية القلب مجموعة متنوعة من عدم انتظام ضربات القلب التي يمكن أن تحدث لدى المريض. يتم وضع القائمة على أساس خصائص التكرار والخطر: فهي تبدأ بالأكثر شيوعًا والأقل خطورة وتنتهي بأقل عدد متكرر ولكنه الأكثر خطورة.
- الانقباضات البطينية المعزولة.
- عدم انتظام دقات القلب.
- رجفان أذيني.
- الانقباضات البطينية المتكررة
يعطي التشخيص بواسطة مخطط كهربية القلب فكرة عن درجة شدة تدلي الصمام التاجي: إذا كانت النتيجة مماثلة لنتائج الفرد السليم ، فهذا يعني أنه ليس شكلاً حادًا ؛ بالمقابل ، يظهر الفحص المخالفات المذكورة.
تخطيط صدى القلب. باستخدام التصوير بالموجات فوق الصوتية ، تُظهر هذه الأداة التشخيصية ، بطريقة غير جراحية ، العناصر الأساسية للقلب: الأذينين والبطينين والصمامات والهياكل المحيطة. ومن خلال تخطيط صدى القلب ، يمكن للطبيب اكتشاف:
- سلوك غير طبيعي لصمامات الصمام وأوتار الأوتار.
- تشوهات البطين الأيسر خلال مراحل انقباض الانقباض والانبساط.
- زيادة حجم الأذين الأيسر (الأذين المتوسّع).
- معدل التدفق الأقصى والتدفق الانقباضي المضطرب للقلس باستخدام تقنيات الدوبلر المستمر والنبضي على التوالي. من القياس الأول ، يمكن الحصول على تدرج الضغط بين الأذين الأيسر والبطين الأيسر ؛ من الثاني مدى القلس.
علاج نفسي
العلاج الطبي لتدلي الصمام الميترالي ، من الحالات الأقل شدة وغير المصحوبة بأعراض إلى الحالات الشديدة ، يشبه إلى حد بعيد علاج القصور التاجي ، لذلك يختلف النهج العلاجي وفقًا لشدة مرض القلب. تتطلب الأشكال غير المصحوبة بأعراض ، وكذلك الأشكال الخفيفة منها ، إجراءات وقائية تهدف إلى تجنب الالتهابات البكتيرية ، مثل التهاب الشغاف الذي يؤثر على تجاويف القلب. يوصى أيضًا بإجراء فحوصات دورية كل 2-3 سنوات ، ولكن يمكن للفرد المصاب بشكل خفيف من التدلي القيام بأي نشاط ، بما في ذلك الرياضة. والأدوية الأكثر استخدامًا ، في الأشكال الخفيفة من تدلي الصمام التاجي ، هي:
- حاصرات بيتا ومزيلات القلق. يتم استخدامها عند حدوث عدم انتظام ضربات القلب الخفيف.
يتطلب الظهور الأول للأعراض والأشكال المتوسطة / الشديدة مزيدًا من الاهتمام: بالإضافة إلى العلاج الدوائي ، يمكن أن تصبح الجراحة حاسمة.
المواقف الحرجة التي توصي بالتدخل هي:
- التمزق المؤكد في أوتار الصمام.
- عدم انتظام ضربات القلب بشكل متكرر يزداد شدة تدريجيًا.
- تم التأكد من زيادة التجويف الأذيني بعد القلس
- فشل البطين الأيسر.
هذه النتائج السريرية قابلة للمقارنة مع تلك التي تحدث أثناء "القصور التاجي المزمن المعتدل / الشديد.
هناك نوعان من العمليات الجراحية المحتملة:
- استبدال الصمام بطرف اصطناعي. إنه التدخل الأكثر استخدامًا لصمامات هؤلاء الأفراد ، وليس الشباب ، الذين يعانون من تشوهات تشريحية خطيرة. يتم إجراء شق الصدر ووضع المريض في الدورة الدموية خارج الجسم (CEC). يتم تنفيذ الدورة الدموية خارج الجسم من خلال جهاز طبي حيوي يتكون من مسار القلب والرئتين ليحل محل المسار الطبيعي. وبهذه الطريقة ، يضمن المريض الدورة الدموية الاصطناعية والمؤقتة التي تسمح للجراحين بقطع تدفق الدم في القلب ، وتحويله إلى مسار آخر بنفس الفعالية ؛ في نفس الوقت ، يسمح للعمل بحرية على جهاز الصمام. يمكن أن تكون الأطراف الاصطناعية ميكانيكية أو بيولوجية. تتطلب الأطراف الصناعية الميكانيكية ، بالتوازي ، علاجًا دوائيًا مضادًا للتخثر. تستمر الغرسات البيولوجية من 10 إلى 15 عامًا.
- إصلاح الصمام التاجي. إنه الأسلوب الأنسب لحالات القصور التاجي ذات المنشأ "غير الروماتيزمي" ، وبعبارة أخرى ، تلك التي يسببها تدلي الصمام التاجي ، حيث تتعرض هياكل الصمامات للحلقة و / أو النتوءات و / أو حبال الأوتار للخطر.يعمل الجراح بشكل مختلف ، بناءً على مكان تواجد الآفة الصمامية. مرة أخرى ، يتم وضع المرضى في الدورة الدموية خارج الجسم. إنها تقنية مفيدة ، حيث أن للأطراف الاصطناعية بعض العيوب: يجب استبدال العناصر البيولوجية بعد حوالي 10-15 سنة ؛ تتطلب الآليات الميكانيكية الإدارة المستمرة ، بالتوازي مع مضادات التخثر.














-e-ruscogenina.jpg)