غالبًا ما تكون متلازمة ستيفنز جونسون نتيجة لأنواع معينة من الأدوية ، وقد تكون ناجمة عن عدوى أو عوامل أخرى.
يعد تقشير الجلد أحد الأعراض المميزة للمتلازمة المعنية ؛ عادة ما يتم إدخال المرضى الذين خضعوا لتطوره إلى المستشفى ويخضعون للرعاية والعلاج الداعمين اللازمين. إذا كانت المتلازمة ناتجة عن المخدرات ، فيجب إيقاف تناولها على الفور.
إذا تم تشخيص المرض على الفور ، يكون التشخيص جيدًا بشكل عام.
والأغشية المخاطية (انحلال النخري) التي يمكن أن تكون عواقبها خطيرة للغاية.
يبلغ معدل الإصابة السنوي بمتلازمة ستيفنز جونسون ما يقرب من 1-5 / 1000000 ، لذلك لحسن الحظ ، يعد هذا رد فعل نادر جدًا.
تعتبر العديد من المصادر أن متلازمة ستيفنز جونسون هي نوع محدود من انحلال البشرة النخري السمي (أو متلازمة ليل ، وهي نوع معين من الحمامي متعددة الأشكال) ، والتي تتميز بأعراض مشابهة ولكنها أكثر شمولاً وشدة من أعراض متلازمة ستيفنز جونسون.
متلازمة ستيفنز جونسون وتنخر البشرة السمي: ما الفرق؟
صور أعراض متلازمة ستيفنز جونسون وانحلال البشرة السمي متشابهة جدًا مع بعضها البعض. كلاهما يتميز بتدمير الجلد وتقشره اللاحق ، والذي ، مع ذلك ، يؤثر موضوع المتلازمة في المادة على مناطق محدودة من الجسم (أقل من 10 ٪ من سطح الجسم بالكامل) ؛ بينما في انحلال البشرة النخري السمي يؤثر على مناطق أكبر من الجلد (أكثر من 30٪ من سطح الجسم).
من ناحية أخرى ، يعتبر إصابة 15٪ إلى 30٪ من سطح الجلد بمثابة تداخل بين متلازمة ستيفنز جونسون وانحلال البشرة النخري السمي.
(مثل ، على سبيل المثال ، الكوتريموكسازول والسلفاسالازين) ؛أسباب أخرى
الأسباب المحتملة الأخرى المسؤولة عن ظهور متلازمة ستيفنز جونسون هي:
- العدوى ذات الطبيعة الفيروسية أو البكتيرية (على وجه الخصوص ، التي يعاني منها الميكوبلازما الرئوية);
- إعطاء بعض أنواع اللقاحات ؛
- مرض الكسب غير المشروع مقابل المضيف (أو GVHD).
من هم الأشخاص المعرضون لخطر الإصابة بمتلازمة ستيفنز جونسون؟
خطر الإصابة بمتلازمة ستيفنز جونسون أكبر:
- في مرضى فيروس نقص المناعة البشرية ومرضى الإيدز ؛
- في المرضى الذين يعانون من ضعف في جهاز المناعة (على سبيل المثال ، بسبب الأدوية) ؛
- في المرضى الذين يعانون من الالتهابات التي تسببها المتكيسة الرئوية جيروفيسي;
- في المرضى الذين يعانون من الذئبة الحمامية الجهازية.
- في المرضى الذين يعانون من أمراض الروماتيزم المزمنة.
- في المرضى الذين لديهم تاريخ سابق لمتلازمة ستيفنز جونسون.
أخيرًا ، تم أيضًا تطوير فرضية وجود استعداد وراثي معين لتطور متلازمة ستيفنز جونسون.
;
في هذه المرحلة ، قد يعاني العديد من المرضى أيضًا من إحساس بالحرقان غير المبرر و / أو ألم في الجلد.
في حالة حدوث متلازمة ستيفنز جونسون بسبب الأدوية ، تظهر الأعراض البادرية المذكورة أعلاه في غضون 1-3 أسابيع بعد بدء العلاج ، ومع ذلك ، تظهر الأعراض الجلدية والأغشية المخاطية الموضحة أدناه بعد 4-6 أسابيع من بداية العلاج.
الأعراض التي تصيب الجلد والأغشية المخاطية
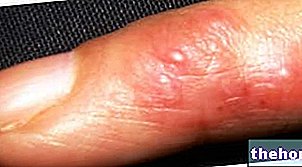
بعد ظهور الأعراض البادرية المذكورة أعلاه ، تظهر الأعراض التي تؤثر على الجلد والأغشية المخاطية. تبدأ بطفح جلدي أحمر مسطح يبدأ بشكل عام على الوجه والرقبة والجذع ثم ينتشر إلى باقي أجزاء الجسم. في الحالة المحددة لمتلازمة ستيفنز جونسون ، يؤثر هذا الطفح الجلدي على أقل من 10٪ من السطح. جسدي.
يتبع ظهور الطفح الجلدي تكوين بثور تميل إلى التقشر في غضون 1-3 أيام. يمكن أن تظهر البثور أيضًا في الأعضاء التناسلية واليدين والقدمين ؛ تظهر على الأغشية المخاطية (على سبيل المثال ، في الفم والحلق ، إلخ) وقد تشمل أيضًا الظهارة الداخلية ، مثل تلك الموجودة في المسالك الهوائية والمسالك البولية وما إلى ذلك. تتأثر العين أيضًا بشكل عام بتكوين البثور والقشور: فهي منتفخة وحمراء ومؤلمة.
بالإضافة إلى تقشير الجلد الملحوظ ، يمكن أيضًا مواجهة تساقط الأظافر والشعر.
من الواضح ، في مثل هذه الحالة ، أن المريض يشعر بألم كبير مرتبط "بتورم ملحوظ بنفس القدر. علاوة على ذلك ، اعتمادًا على المناطق التي تتشكل فيها البثور وحيث يحدث التقشر ، قد يعاني المريض من صعوبات في التنفس ، وصعوبة في التبول ، وصعوبة في الحفاظ على عيون مفتوحة وصعوبة في البلع والتحدث والأكل وحتى الشرب.
مضاعفات متلازمة ستيفنز جونسون
تحدث مضاعفات متلازمة ستيفنز جونسون بشكل رئيسي بسبب النخر والتقشير اللاحق للجلد والأغشية المخاطية. تفتقر إلى وظيفة الحاجز التي يمارسها الجلد عادة ، في الواقع ، يمكن للمرء أن يواجه:
- الفقد الهائل للشوارد والسوائل ؛
- تقلص أنواع مختلفة من الالتهابات (البكتيرية ، الفيروسية ، الفطرية ، إلخ) والتي يمكن أن تؤدي أيضًا إلى تعفن الدم.
المضاعفات الخطيرة الأخرى تتمثل في "بداية" القصور الذي يؤثر على أعضاء مختلفة (قصور متعدد الأعضاء).
الجلد مما أدى إلى الفحص النسيجي ، على الرغم من أن هذا ليس إجراء يتم إجراؤه بشكل متكرر.
لسوء الحظ ، فإن التشخيص المبكر ، عندما تكون المتلازمة لا تزال في مهدها وتتجلى بأعراض البادرية ، ليس ممكنًا دائمًا. في الواقع ، نظرًا لأن هذه الأعراض غير محددة إلى حد ما ، يمكن مواجهة "تقييم خاطئ" ، مع ما يترتب على ذلك من تأخير في تحديد السبب الحقيقي لتوعك المريض.
ما هي الأمراض التي لا ينبغي الخلط بين متلازمة ستيفنز جونسون؟
قد تكون المظاهر والأعراض التي تسببها متلازمة ستيفنز جونسون مماثلة لتلك التي تحدثها أمراض أخرى تشمل الجلد والأغشية المخاطية ، ومع ذلك ، لا ينبغي الخلط بينها. بمزيد من التفصيل ، يجب وضع التشخيص التفريقي فيما يتعلق بما يلي:
- حمامي ديل "متعدد الأشكال صغير وكبير ؛
- من انحلال البشرة النخري السمي أو متلازمة ليل ، إذا كنت تفضل ذلك ؛
- متلازمة الصدمة السامة؛
- من التهاب الجلد التقشري.
- الفقاع.
إذا كانت المتلازمة ناتجة عن تناول الأدوية ، فيجب إيقاف العلاج بالعقاقير على الفور.
لسوء الحظ ، على الرغم من وجود بعض الأدوية التي يمكن تناولها لمحاولة إيقاف تقدم المتلازمة ، لا يوجد علاج حقيقي لمتلازمة ستيفنز جونسون. على أي حال ، يجب أن يتلقى المرضى الذين يدخلون المستشفى بسبب المتلازمة المعنية علاجات داعمة كافية.
العلاج الداعم
الرعاية الداعمة ضرورية لضمان بقاء المريض. قد تختلف حسب شروط هذا الأخير.
- يجب إعطاء السوائل والإلكتروليتات المفقودة عن طريق الحقن. الأمر نفسه ينطبق على التغذية إذا كان المريض غير قادر على توفيرها بشكل مستقل بسبب الآفات التي تم الإبلاغ عنها على الجلد والأغشية المخاطية للفم والحلق وما إلى ذلك.
- سيحتاج المرضى الذين يعانون من تورط العين إلى الخضوع لزيارات متخصصة والخضوع للعلاجات المستهدفة لمنع أو على الأقل الحد من الضرر الناجم عن المتلازمة.
- تحتاج الآفات الجلدية النموذجية لمتلازمة ستيفنز جونسون إلى المعالجة اليومية وعلاجها بنفس طريقة علاج الحروق.
- في حالة وجود عدوى ثانوية ، من الضروري المضي قدمًا في علاج الأخير ، وإنشاء علاجات مناسبة ضد العامل الممرض المحفز (باستخدام ، على سبيل المثال ، عقاقير المضادات الحيوية - بشرط ألا يكون معروفًا أنها تحفز المتلازمة المعنية - الأدوية المضادة للفطريات ، إلخ).
أدوية لتقليل مدة متلازمة ستيفنز جونسون
في محاولة لوقف متلازمة ستيفنز جونسون أو بأي حال من الأحوال تقليل مدتها ، يمكن اللجوء إلى استخدام الأدوية ، مثل:
- سيكلوسبورين ، يعطى لتثبيط عمل الخلايا التائية.
- الستيرويدات القشرية للاستخدام الجهازي ، من أجل تثبيط عمل الجهاز المناعي ، ولكنها مفيدة في نفس الوقت لمقاومة الألم.
- الغلوبولين المناعي الرابع (IgEV) بجرعات عالية ؛ تدار في وقت مبكر. يجب عليهم إيقاف نشاط الأجسام المضادة ومنع عمل يجند مستقبل FAS.
ومع ذلك ، فإن استخدام هذه الأدوية هو موضوع اختلاف الآراء بين الأطباء.
في الواقع ، يرتبط استخدام الكورتيكوستيرويدات بزيادة معدل الوفيات ويمكن أن يساعد في ظهور العدوى أو يخفي تعفن الدم المحتمل ؛ على الرغم من أن هذه الأدوية أظهرت بعض الفعالية في تحسين آفات العين.
وبالمثل ، على الرغم من أن إعطاء IgEV يسمح بالحصول على نتائج أولية جيدة ، وفقًا للتجارب السريرية والتحليلات بأثر رجعي ، فإن النتائج النهائية التي تم الحصول عليها متضاربة. في الواقع ، من هذه التجارب والتحليلات ، تبين أن IgEV لا يمكن أن يكون غير فعال فحسب ، بل يحتمل أن يكون مرتبطًا بزيادة في معدل الوفيات.
علاجات أخرى
في بعض الحالات ، يمكن أيضًا إجراء فصادة البلازما ، لإزالة بقايا المستقلبات التفاعلية للأدوية والأجسام المضادة التي يمكن أن تكون السبب المحفز لمتلازمة ستيفنز جونسون.
على أي حال ، سيحدد الطبيب أنسب علاج لكل مريض بناءً على حالته وعلى أساس المرحلة التي تكون فيها متلازمة ستيفنز جونسون عند تشخيصها.
















-e-ruscogenina.jpg)