وصف متلازمة تيرنر هو "تغيير عددي أو بنيوي للكروموسومات الجنسية X: بعض المرضى يفتقرون إلى كروموسوم X في كل خلية من خلايا الجسم وفي جزء فقط ؛ والبعض الآخر لديه كروموسوم X الثاني متغير هيكليًا ومعيبًا ؛ والبعض الآخر لا يزال لديهم خلايا مع كروموسوم X واحد وخلايا فيها ، بدلاً من كروموسوم X ثانٍ ، توجد أجزاء من كروموسوم Y (أي الكروموسوم الجنسي الذي يحدد جنس الذكر).
عادة ما تكون متلازمة تيرنر مسؤولة عن قصر القامة والفشل في تطوير المبايض. علاوة على ذلك ، غالبًا ما يرتبط بالعيوب الخلقية في القلب والكلى والتشوهات الجسدية المختلفة.
لا يمكن علاج متلازمة تيرنر. ومع ذلك ، يمكن للمرضى الاعتماد على علاجات مختلفة للأعراض ، قادرة على وقف العواقب الرئيسية لحالتهم.
تُعرف متلازمة تيرنر أيضًا باسم متلازمة Ullrich-Turner أو monosomy X ومع الاختصار الأبجدي الرقمي 45 ، X.
علم الأوبئة: ما مدى شيوع متلازمة تيرنر
تشير الإحصاءات إلى أن واحدة من كل 2000-2500 امرأة تولد بمتلازمة تيرنر.
في الواقع ، هذا المرض الوراثي أكثر شيوعًا مما سبق ، ولكنه في معظم الحالات يسبب الإجهاض أو الوفاة عند الولادة.
هل كنت تعلم هذا ...
وفقًا لبعض التقديرات ، في الولايات المتحدة ، تعد متلازمة تيرنر مسؤولة عن 10٪ من إجمالي حالات الإجهاض.
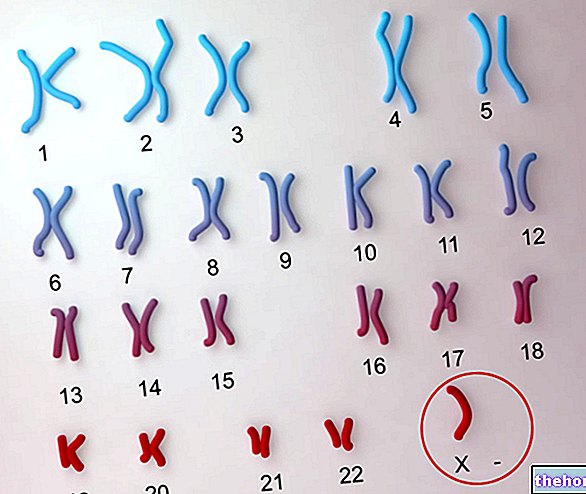
الإنسان ومركب الجينات المكونة للأخير.في الإنسان السليم ، هناك ما مجموعه 23 زوجًا من الكروموسومات ؛ نسخة واحدة من كل زوج من أصل الأم (أي مشتقة من الأم) ، بينما النسخة الأخرى من أصل أب (أي مشتقة من الأب).
من بين 23 زوجًا من الكروموسومات التي تشكل الإرث الجيني البشري ، يعتبر الزوج - على وجه التحديد الثالث والعشرين - أمرًا حاسمًا بالنسبة لجنس الفرد (الكروموسومات الجنسية) ، بينما تؤثر الأزواج الـ 22 المتبقية على جميع الخصائص والوظائف الأخرى للكروموسومات. جسم الإنسان (كروموسومات جسمية).
لفهم متلازمة تيرنر ، يجب التركيز على الكروموسومات الجنسية.
يختلف زوجا الكروموسومات الجنسية الموجودة في المرأة عن الزوجين الموجودين في الرجل: فالمرأة لديها كروموسومان يُدعيان X ، بينما لدى الرجل كروموسوم X وكروموسوم يُعرَّف على أنه Y.
يعتبر العدد الصحيح من الكروموسومات الجنسية أمرًا أساسيًا لرفاهية الإنسان وصحته وتطوره السليم ؛ في الواقع ، يؤدي وجود أو عدم وجود كروموسوم جنسي ، إما X أو Y ، في الواقع دائمًا إلى عواقب وخيمة.
بالطريقة نفسها ، من أجل صحة الفرد وتطوره الصحيح ، من الضروري أن يكون للكروموسومات الجنسية بنية مناسبة ؛ عدم وجود أجزاء كروموسومية ، حتى الحد الأدنى منها ، في الواقع ، ينطوي على اختلالات بيولوجية مهمة.
متلازمة تيرنر: التسبب في المرض
قد تكون خاصية التغيير الكروموسومي المميزة لمتلازمة تيرنر نتيجة لما يلي:
- خطأ أثناء عملية تكوين إحدى الخلايا الجنسية (الأمشاج) التي نشأ منها الشخص المريض من خلال اتحادها. يؤدي هذا الخطأ ، الذي يتكون من ظاهرة عدم الانفصال ، إلى تكوين خلية جنسية ذات تراث متغير من الكروموسومات الجنسية.
في هذه الحالة المحددة ، يكون التغيير الكروموسومي نتيجة لحدث شاذ حدث قبل الحمل ؛ وهذا يعني أن نتاج الحمل سيحافظ على التغيير المذكور أعلاه في كل خلية من خلايا الكائن الحي.
أو من:
- خطأ أثناء عملية انقسام الخلية للبويضة الملقحة. ومرة أخرى ، هو خطأ يغير عدد الكروموسومات الجنسية للخلية ؛ ومع ذلك ، بخلاف الوضع السابق ، يقتصر التغيير الكروموسومي على خط الخلية الذي ينحدر من تلك الخلية الذي أصبح بطل الرواية للخطأ المذكور أعلاه (الكائن الحي الذي سيولد سيكون له خلايا ذات مظهر كروموسومي طبيعي وخلايا ذات مظهر كروموسومي متغير).
في كلتا الحالتين الموصوفتين أعلاه ، فإن متلازمة تيرنر ليست موروثة في الطبيعة (على الرغم من أن الخلايا الجنسية تنتمي إلى الوالدين ، فإن التغيير الذي يميز أحدهما هو فقط نتيجة لحدث غير طبيعي متقطع).
متلازمة تيرنر: أحادي ، فسيفساء ومجموعات صبغية أخرى
من خلال دراساتهم ، لاحظ الخبراء أن هناك ما لا يقل عن 4 مجموعات كروموسوم مميزة مرتبطة بمتلازمة تيرنر.
أكثر مجموعات الكروموسومات شيوعًا (50-60٪ من الحالات) هي التي تتميز بظهور أحادي X ؛ يشير monosomy X إلى عدم وجود كروموسوم X ثانٍ في كل خلية من خلايا جسم المريض.
يتم تفسير Monosomy X من خلال "تغيير الكروموسومات الذي حدث حتى قبل الحمل والمتعلق بالخلايا الجنسية التي أدت مواجهتها إلى ولادة الفرد المريض.
ثاني أكثر مجموعة الكروموسومات انتشارًا هي المجموعة التي تتميز بظاهرة الفسيفساء ، مثل أن جزءًا فقط من خلايا الكائن الحي المريض يحتوي على كروموسوم X واحد ، بينما يحتوي الجزء المتبقي على اثنين.
تعتبر الفسيفساء نموذجية عندما يحدث التغيير الكروموسومي الذي ينشأ منه المرض بعد الحمل ، في مرحلة من عملية تقسيم البويضة الملقحة.
المجموعة الكروموسومية الثالثة المحتملة هي التي تتميز بوجود كروموسوم X طبيعي وكروموسوم X متغير في البنية ؛ المعروف باسم كروموسوم الحلقة أو isochromosome ، من الواضح أن هذا الكروموسوم X المتغير في التركيب غير وظيفي.
يمكن تفسير وجود كروموسوم X غير طبيعي بنيويًا بخطأ في تكوين الخلايا الجنسية التي تخلصت من الكائن الحي المصاب ، وبسبب خطأ في انقسام خلية البويضة الملقحة.
نادرًا ما يتم العثور على الكروموسوم الرابع والأخير المحتمل هو الذي يتميز بالخلايا التي تحتوي على كروموسوم X واحد فقط وخلايا بها كروموسوم X واحد وجزء من كروموسوم Y (في كثير من الأحيان ، يرتبط كروموسوم Y هذا بصبغي جسمي).
تعتبر الموضوعات التي تحتوي على مجموعة الكروموسومات هذه نساء ، لأن الجزء الموجود من الكروموسوم Y غير كافٍ لإنتاج الخصائص الجنسية الذكرية.
متلازمة تيرنر: هل هي وراثية؟
متلازمة تيرنر ليست اضطراب وراثي وراثي. بعد كل شيء ، يمكن أن يكون هذا هو الحال فقط ، مع الأخذ في الاعتبار أن النساء المريضة الحاملة للتغير الكروموسومي وعلم الأمراض تكون عقيمة بشكل عام.
متلازمة تيرنر: عوامل الخطر
التغيرات الكروموسومية التي تسبب متلازمة تيرنر هي نتيجة أحداث عشوائية وغير متوقعة تمامًا.
بناءً على المعرفة الحالية ، لا يبدو أن تاريخ العائلة يؤثر على ظهور المرض بأي شكل من الأشكال.
مرضي.يعتبر عمر المريضة عاملاً مهماً ؛ في الواقع ، بعض مظاهر المرض هي من سمات مرحلة ما قبل الولادة والطفولة المبكرة ، والبعض الآخر في مرحلة المراهقة والبعض الآخر في مرحلة البلوغ.
سن ما قبل الولادة والطفولة المبكرة

الوذمة اللمفية
أكثر الأعراض شيوعًا في سن ما قبل الولادة وفي السنوات الأولى من العمر هي الوذمة اللمفية.
تتكون الوذمة اللمفية من ركود الليمفاوية في بعض أجزاء الجسم ، في كل من الأعضاء والأنسجة. هذا الركود يسبب تورم موضعي.
في سن ما قبل الولادة ، تؤثر الوذمة اللمفية على منطقة الرقبة. في هذه المرحلة ، يطلق عليه أيضًا ورم خبيث كيسي.
في مرحلة الطفولة ، تمتد الوذمة اللمفية أيضًا إلى اليدين والقدمين (الكاحلين).
تشوهات القلب والأوعية الدموية الخلقية
قد يعاني حاملو متلازمة تيرنر من تشوهات خلقية في القلب والأوعية الدموية. من بين هذه الحالات الشاذة ، يبرز على وجه الخصوص الصمام الأبهري ثنائي الشرف وتضيق الأبهر وتضيق الصمام الأبهري وقلس الأبهر.
التشوهات الكلوية الخلقية
حوالي ثلث النساء المصابات بمتلازمة تيرنر يولدن مع تشوهات في الكلى. على وجه التحديد ، يمكن أن:
- أدخل ما يسمى كلية حدوة الحصان ،
- فقدان الكلية (عدم تكوين الكلى) ،
- المعاناة من قلة وصول الدم إلى الكلى.
بشكل عام ، المرضى الذين يعانون من تشوهات الكلى هم أكثر عرضة لارتفاع ضغط الدم والتهابات المسالك البولية.
الشذوذ الجسدي
يتميز ظهور النساء المصابات بمتلازمة تيرنر بسلسلة من الخصائص الجسدية ، والتي تظهر بالفعل خلال السنوات الأولى من الحياة.
من بين هذه الدلالات الجسدية المحتملة ، ما يلي يستحق الذكر:
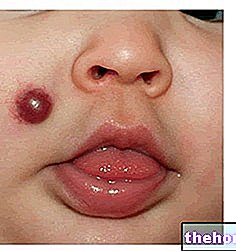
- العنق القصير وما يسمى كولي pterigium;
- تدلي الجفون و epicanthus.
- آذان منخفضة وأذن بارزة.
- الصدر والحلمات العريضان متباعدان بشكل كبير عن بعضهما البعض ؛
- فم السمكة والحنك المرتفع والمنتفخ (الحنك الغبي) ؛
- الأظافر مشدودة وتتجه لأعلى ؛
- وجود العديد من الشامات.
- أروح الذراع (انحراف جانبي شاذ للساعد بدءًا من الكوع) ؛
- خط الشعر المنخفض في مؤخرة الرأس ؛
- الفك السفلي الصغير (صغر الفك السفلي) والتشريد الخلفي للفك العلوي (رجوع الفك السفلي) ؛
- الأصابع ، كل من اليدين والقدمين ، أقصر من المعتاد (في معظم الحالات ، يكون المشط الرابع والخامس متورطين ، والمشط الرابع والخامس) ؛
- القدم المسطحة.
بالإضافة إلى ذلك ، ينبغي ملاحظة انخفاض متوسط الطول وانخفاض معدل النمو.
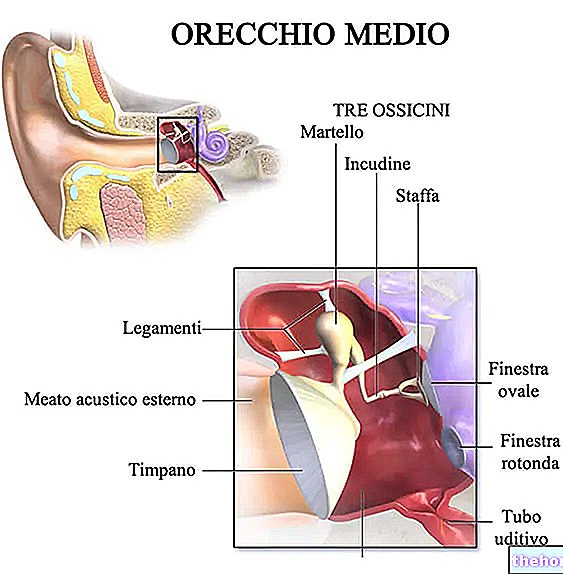
التهاب الأذن الوسطى
تميل الفتيات المصابات بمتلازمة تيرنر إلى المعاناة من التهاب الأذن الوسطى الحاد المتكرر والتهاب الأذن الوسطى.
في سن متأخرة ، قد يكون لهذا الاتجاه عواقب غير سارة.
المراهقة والبلوغ
تتجلى متلازمة تيرنر في بداية فترة المراهقة في المشاكل التي تميزها بشكل أفضل: قصر القامة وعدم نضج المبايض البدائية.
قصيرة
في متلازمة تيرنر ، يعتبر قصر القامة سمة مميزة ، حيث من الواضح أن المرضى أقصر من أقرانهم.
يبلغ متوسط ارتفاع حاملي متلازمة تيرنر حوالي 140 سم.
وتعتمد مشكلة قصر القامة على عدة أسباب ، أولها العوامل الهرمونية (هرمون النمو).
المبايض غير الناضجة
يؤدي عدم إنضاج المبايض إلى عدم كفاية إنتاج الهرمونات الجنسية الأنثوية (الإستروجين والبروجسترون).
عند المرأة في سن البلوغ ، فإن ندرة الهرمونات الجنسية تجعل من المستحيل حدوث التطور الصحيح للخصائص الجنسية (البلوغ) وظهور الحيض ؛ علاوة على ذلك ، في النساء اللائي يُعتبرن في سن الإنجاب ، فهو سبب للعقم .
متلازمة تيرنر والمخابرات
تميل النساء المصابات بمتلازمة تيرنر إلى مواجهة بعض الصعوبات في تعلم ما يسمى بالمهارات غير اللفظية (على سبيل المثال: الصعوبات البناءة البصرية ، والذكاء البصري المكاني ، والرياضيات ، والذاكرة العاملة المكانية ، والمهارات الحركية الدقيقة) ، في حين أن لديهم نقاط قوة مختلفة في ما يسمى بالمهارات اللفظية.
إلى جانب الصعوبات المذكورة أعلاه ، يتمتع الأشخاص المصابون بمتلازمة تيرنر "بذكاء طبيعي ، مما يسمح لهم بأن يعيشوا حياة منتجة ، سواء في المدرسة أو في العمل".
متلازمة تيرنر: مضاعفات
ترتبط المضاعفات المختلفة بمتلازمة تيرنر ، بما في ذلك:
- مشاكل القلب والأوعية الدموية. يمكن أن تؤدي العيوب الخلقية في القلب والشريان الأبهر إلى ارتفاع ضغط الدم الرئوي وتسلخ الأبهر.
من المحتمل أن تكون مشاكل من هذا النوع قاتلة ، وهي أكثر شيوعًا عند النساء المصابات بمتلازمة أحادي الصبغي تيرنر. - ارتفاع ضغط الدم. إنه نتيجة محتملة لتشوهات الكلى.
- التهابات الكلى المتكررة. إنها نتيجة أخرى محتملة للتشوهات الكلوية.
- التهاب الغدة الدرقية هاشيموتو وما تلاه من قصور الغدة الدرقية. يُعد التهاب الغدة الدرقية لدى هاشيموتو أحد أمراض المناعة الذاتية ، ويؤدي إلى تثبيط نشاط الغدة الدرقية وإنتاج هرمونات الغدة الدرقية (قصور الغدة الدرقية).
- ضعف البصر. الاضطرابات البصرية النموذجية لمتلازمة تيرنر هي الغمش (العين الكسولة) وقصر النظر والحول.
- فقدان السمع: وهو شائع لدى المرضى الذين عانوا من التهاب الأذن الوسطى المتكرر.
- مشاكل الهيكل العظمي. في النساء المصابات بمتلازمة تيرنر ، فإن الكمية المنخفضة من هرمون الاستروجين تساعد على ظهور هشاشة العظام. علاوة على ذلك ، يميل العديد من المرضى إلى الإصابة بالجنف أو فرط الحداب.
- داء السكري والسمنة.
وتجدر الإشارة أيضًا إلى الارتباط بين متلازمة تيرنر وحالات مثل مرض الاضطرابات الهضمية ومرض الجزر المعدي المريئي.
متلازمة تيرنر: متى تقلق؟
العلامات المشبوهة عند المرأة هي: قصر القامة ، وذمة لمفية في سن ما قبل الولادة وفي سن مبكرة ، وعنق واسع ، وفشل في البلوغ مع كل ما يصاحبها.
.
يعد "الفحص البدني والتاريخ العائلي تحقيقات مفيدة وضرورية ، ولكنها ليست كافية لتحديد تشخيص نهائي ؛ بالتأكيد ، هما أساسيان في صياغة" فرضية تشخيصية.
متلازمة تيرنر: الاختبار الجيني
لتقييم التركيب الكروموسومي ، يكون موضوع التحليل الجيني عادة عينة دم من المريض المفترض ، مأخوذة بشكل مناسب.
يسمح الاختبار الجيني بإثبات عدم وجود كروموسوم X أو أي تغييرات هيكلية في أحد الكروموسومات X الاثنين.
عادة ما تكون أوقات انتظار نتائج هذا الاختبار حوالي 15-20 يومًا.
متلازمة تيرنر: التشخيص قبل الولادة

يمكن أيضًا تشخيص متلازمة تيرنر في سن ما قبل الولادة (أي قبل الولادة).
للتعرف عليه ، يمكن استخدام بزل السلى أو بزل الزغابات والتحليلات المعملية بعد هذه الاختبارات التشخيصية ؛ علاوة على ذلك ، فإن اختبار الحمض النووي للجنين قيد الاستخدام أيضًا منذ عدة سنوات.
يجب أن نتذكر أن استخدام بزل السلى أو CVS يحدث فقط إذا كان هناك "شك في أن الطفل الذي لم يولد بعد هو حامل" لخلل جيني مثل متلازمة تيرنر ؛ هذا لأنهما اختباران مرتبطان بخطر إجهاض لا يستهان به.
وطبيب القلب ، وطبيب الوراثة ، وجراح العظام ، وطبيب المسالك البولية ، وطبيب الأنف والأذن والحنجرة ، وطبيب العيون ، وطبيب الجهاز الهضمي وطبيب الأسنان.وتجدر الإشارة أيضًا إلى أهمية خبير علم النفس ، حيث غالبًا ما تعاني النساء المصابات بمتلازمة تيرنر من حالتهن.
متلازمة تيرنر والعلاج الهرموني
الدور الرئيسي في الإدارة العلاجية لمتلازمة تيرنر هو العلاج الهرموني القائم على إعطاء:
- هرمون النمو (GH) e
- الهرمونات الجنسية الأنثوية (الإستروجين والبروجسترون).
هرمون النمو في متلازمة تيرنر
كما يمكن فهمه ، فإن العلاج الهرموني المستند إلى هرمون النمو يعمل على تعزيز النمو الإحصائي للمرضى.
عادةً ما يبدأ هذا العلاج في مرحلة الطفولة المبكرة ويستمر حتى سن 15-16 (العمر الذي تتوقف فيه المرأة عن النمو عادةً).
طوال فترة العلاج ، هناك حقنة واحدة من هرمون النمو يوميًا.
هرمون GH المستخدم حاليًا هو منتج تم تصنيعه في المختبر بفضل التكنولوجيا الحيوية ؛ ومع ذلك ، في الماضي ، كان يأتي من الغدة النخامية للجثث.
بالإضافة إلى ضمان توفر أكبر لهرمون GH ، فقد جعل هذا التغيير من الممكن إلغاء المخاطر المعدية المرتبطة باستخدام منتج قادم من جثة يحتمل أن تحمل بعض العدوى المنقولة.
خلال كامل فترة العلاج بالهرمونات القائمة على هرمون النمو ، من المهم للغاية مراقبة نسبة الجلوكوز في الدم لدى المرضى ، لأن هذا العلاج يمكن أن يعزز ارتفاع السكر في الدم (ومرض السكري).
لكي تكون إدارة هرمون النمو فعالة ، من الضروري بدء العلاج على الفور.
هل كنت تعلم هذا ...
في النساء المصابات بمتلازمة تيرنر ، يمكن أن يضمن العلاج الهرموني الصحيح القائم على هرمون النمو نموًا كليًا يبلغ 5-9 سنتيمترات ، من الواضح في نهاية الإعطاء (وبالتالي في سن 15-16 عامًا).
الهرمونات الجنسية في متلازمة تيرنر
في المرضى الذين يعانون من متلازمة تيرنر ، يهدف العلاج الهرموني القائم على الإستروجين والبروجسترون إلى تعزيز تطور البلوغ وتحفيز الدورة الشهرية وتنظيمها.
يجب أن تتزامن بداية إعطاء الهرمونات المذكورة مع بداية سن البلوغ للإناث ، والتي يرجع تاريخها إلى حوالي 11 عامًا ؛ في الواقع ، لنكون أكثر دقة ، بدأ في سن 11 عامًا العلاج القائم على هرمون الاستروجين وبعد ذلك بوقت قصير فقط على أساس هرمون البروجسترون.
الاستروجين الخارجي ضروري لتطوير الخصائص الجنسية الثانوية (مثل تكوين الثدي) ونضج الرحم. يجب أيضًا أن نضيف أنه مهم في الحد من هشاشة العظام عند الأطفال ، والتي تعد من المضاعفات المحتملة لمتلازمة تيرنر.
من ناحية أخرى ، فإن البروجسترون الخارجي ضروري للحث وتنظيم الدورة الشهرية.
كقاعدة عامة ، يجب أن يستمر العلاج بالهرمونات الجنسية على الأقل حتى سن اليأس ، أي حوالي سن الخمسين.
فيما يتعلق بطريقة الإعطاء ، يمكن أن يكون هذا عن طريق الفم (قرص) أو عبر الجلد (التصحيح أو الجل).
فيما يتعلق بالجرعة ، فإن هذا يختلف باختلاف العوامل ، أولاً وقبل كل شيء عمر المريض (بشكل عام تزداد مع تقدم العمر).
متلازمة تيرنر والعلاج النفسي
تميل النساء المصابات بمتلازمة تيرنر إلى تدني احترام الذات ويعانين من الاكتئاب ؛ الأسباب هي:
- عدم وجود جهاز تناسلي طبيعي.
- عدم وجود خصائص جنسية ثانوية طبيعية ؛
- العقم؛
- عدم القدرة على عيش حياة جنسية طبيعية ؛
- قصر القامة والتشوهات الجسدية.
يمكن أن يساعد العلاج النفسي والتقارب من الأسرة المرضى على عيش حالتهم بهدوء أكبر والإيمان بإمكانية "وجود مرضي".
متلازمة تيرنر والخصوبة
بشكل عام ، تتضمن متلازمة تيرنر العقم. ومع ذلك ، هناك حالات نادرة يكون فيها المريضة قادرة على الإنجاب ويمكن أن تحمل.
بالنسبة للمرأة المصابة بمتلازمة تيرنر ، يمكن أن يكون الحمل خطرًا ، لأن هذه الحالة تسبب إجهاد القلب الذي قد يكون له عواقب غير سارة لدى الشخص الذي يعاني من تشوهات في القلب (مثل أولئك الذين يعانون من متلازمة تيرنر).
متلازمة تيرنر والمراقبة
بالنظر إلى المضاعفات الخطيرة التي يمكن أن تنشأ عن متلازمة تيرنر ، من الضروري أن يخضع المرضى لفحوصات سريرية دورية ، وذلك لمنع أو على الأقل إدارة بعض العواقب على الفور.
بمزيد من التفاصيل ، إليك الاختبارات والاختبارات التي يجب أن تجريها المرأة المصابة بمتلازمة تيرنر على أساس منتظم:
- على الأقل مرة واحدة في السنة ، تحاليل الدم للتحقق من:
- وظيفة الغدة الدرقية؛
- وظيفة الكبد
- مستويات الكوليسترول
- نسبة السكر في الدم.
- مرة كل 2-4 سنوات ، اختبارات الدم لتقييم:
- تحمل الغلوتين
- مستوى الإستروجين.
- مرة في العام ، يتم تقييم السمع ، وبشكل أعم ، للحالة الصحية للأذن.
- مرة في السنة ، فحص العين.
- عدة مرات في السنة ، زيارة لأمراض القلب ، بما في ذلك تخطيط القلب وتخطيط صدى القلب ، للتحقق من:
- حجم وعيار الشريان الأورطي ؛
- تدفق الدم على طول الأجزاء القلبية المختلفة (الأذينين والبطينين) ؛
- الحالة الصحية للشرايين الرئوية.
- يتم قياس ضغط الدم عدة مرات في السنة لتحديد أي زيادات على الفور.
- مرة واحدة في العام ، يتم إجراء فحص بالموجات فوق الصوتية للكلى لمراقبة الحالة الصحية لقناة الكلى والمثانة.
- مرة واحدة في العام ، يتم إجراء تقييم لصحة الهيكل العظمي لتحديد المشكلات على وجه السرعة مثل الجنف وهشاشة العظام.
- مرة واحدة على الأقل في السنة ، اختبار جلوكوز الدم والتحكم في الوزن للوقاية من داء السكري والسمنة.
- زيارة طبيب الأسنان مرة في العام لمراقبة أي تشوهات في الفك العلوي أو الفك السفلي.